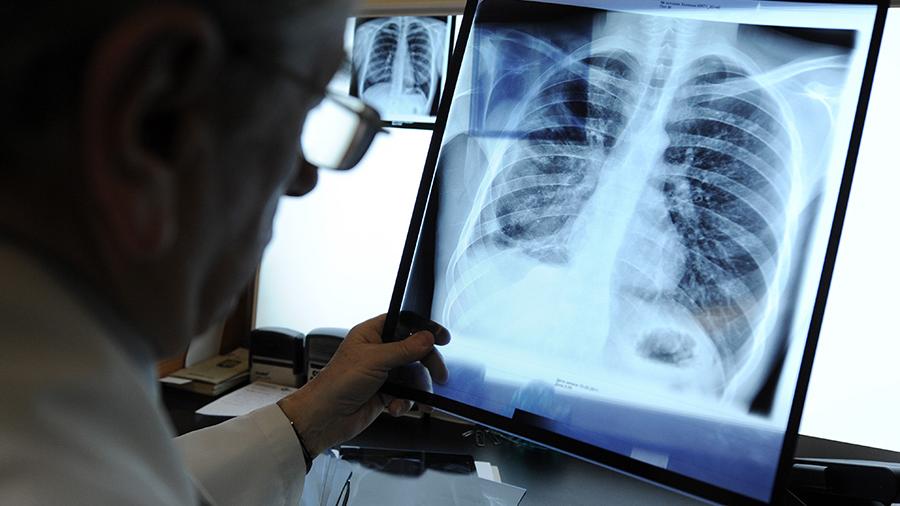
Какие осложнения приходят после коронавирусной инфекции
Пандемия коронавируса в Украине продолжается почти полтора года. За этот период уже переболело почти 2,5 миллиона украинцев. Как оказалось, излечение от коронавируса еще не избавляет пациента от проблем со здоровьем. У многих пациентов остаются жалобы на длительный срок после болезни.
Украинская Служба Информации пообщалась с врачом реаниматологом Иваном Черненко, чтобы узнать, какие патологии чаще всего развиваются у перенесших коронавирус и как с ними бороться.
Коронавирус – это прежде всего про проблемы с лёгкими. Одним из самых распространенных осложнений коронавирусной инфекции является воспаление лёгких. А спустя несколько месяцев после воспаления у пациентов развивается фиброз легких. Что это такое и чем он опасен?
Фиброз – это образование рубцов. Фактически это такой же шрам, который остается после пореза, или любой другой раны. Но только шрам на коже чаще всего, кроме косметического дефекта, не наносит нашему здоровью какого-либо вреда. А вот “рубец” легочной ткани – другое дело. Дышащая ткань легкого замещается плотной соединительной тканью. Участки фиброзного легкого попросту теряют свою функцию, вентиляционная функция легких снижается.
В результате может развиваться одышка, низкая сатурация и невозможность жить как раньше, дыша полной грудью. К сожалению, легочная ткань практически не способна к регенерации, поэтому фиброз остается с человеком надолго, если не сказать на всю жизнь.
Чем тяжелее протекает ковид, тем выше вероятность развития фиброза. В основном это те пациенты, которым понадобится интенсивная терапия, большие объемы кислорода, неинвазивная вентиляция легких, или искусственная вентиляция легких. Из практики, – риск фиброза был выше у тех, кто поздно обращался за помощью. Речь о пациентах, которые длительное время находились дома с сатурацией ниже 90%, либо длительное время получали большие объемы кислорода 10-20 л в минуту без соответствующей респираторной терапии СРАР или неинвазивной вентиляции легких, что не всегда возможно было делать вовремя из-за нехватки оборудования и персонала.
В Индии начали регистрировать случаи мукормикоза у пациентов после лечения ковид. Местные врачи связывают это с применением гормональной терапии. Насколько вообще гормональная терапия имеет побочные эффекты? Почему пациенты становятся уязвимыми перед грибками и другими инфекциями?
Гормональная терапия глюкокортикостероидами имеет свои плюсы и минусы. Как и у любого лекарства, у стероидов есть ряд побочных эффектов, поэтому для назначения гормонов существуют четкие критерии. Но на практике часто пациенты, впрочем как и некоторые врачи, злоупотребляли гормонами, назначали их с первых дней заболевания, что могло принести больше вреда, чем пользы.
Новый коронавирус коварен тем, что заставляет иммунитет работать против себя. Чрезмерный иммунный ответ повреждает легкие пациента, поэтому назначают гормоны, чтобы остановить этот процесс. Но грань между пользой и иммунодефицитом, вызванным приемом гормонов, очень тонкая. Гормональная терапия может привести к присоединению бактериальной, грибковой инфекции, к росту антибиотикорезистентности.
Угнетенный гормонами иммунитет не в силах противостоять грибкам, которые в обычное время не представляли бы для нас опасности. Это плата за пользу, которую, безусловно, приносит гормональная терапия в острую фазу ковида.
В пандемию коронавируса массово в лечении применяют антибиотики. Несмотря на то, что многие эксперты и выступают против такой практики, все равно многие пациенты принимали как минимум один антибиотик при ковиде. В чем опасность такой терапии, возможно ли, что в будущем нас накроет какая супер устойчивая бактериальная инфекция?

За активное использование антибиотиков нам еще предстоит заплатить. И до ковида ситуация с антибиотикорезистентностью и в Украине, и мире в целом, была плачевной. А после ковида и «антибиотикоистерии» количество резистентных штаммов бактерий только увеличится. Это не значит, что все мы вымрем от обнаглевшего пневмококка или стафилококка, но количество тяжелых бактериальных инфекций станет больше, а эффективных антибиотиков меньше.
В медицине у всего есть цена. Цена за активное использование антибиотиков там, где это не надо, будут тысячи смертей ежегодно от инфекций, которые будут устойчивы к антибиотикам. Мы рискуем вернуться в доантибиотическую эру, когда банальный порез пальца мог стать смертельным.
Чтобы контролировать развитие устойчивости к антибиотикам, нужно наладить инфекционный контроль в стране, а у нас сейчас он на дне. В большинстве больниц нет адекватных БАК-лабораторий, в которых можно было бы делать посевы и назначать антибиотики исходя из полученных результатов антибиотикограммы.
Я сталкивался с инфекционными процессами, которые приводили к гибели пациентов, вопреки тому, что использовались антибиотики последних поколений, что говорит о том, что бактерия была резистентна ко всему, что у нас было. Таких случаев было не много, но данные исследований говорят о том, что с каждым годом их все больше, и ковид только ухудшил ситуацию.

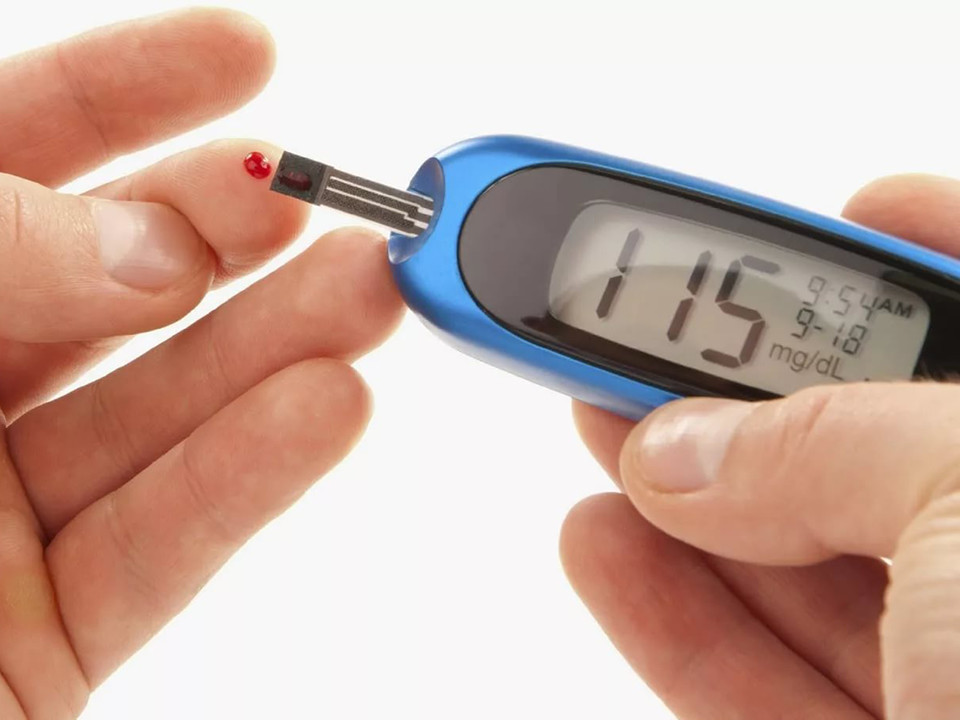
У многих пациентов регистрировали поднятие уровней сахара на фоне ковида. Как можно объяснить этот феномен и может ли развиться сахарный диабет на фоне ковида?
Да, пожалуй одним из частых осложнений были высокие сахара. Обычно диабет был фактором риска тяжелого течения, поэтому диабетики со стажем часто оказывались в больнице с тяжелым ковидом. Но был и ряд пациентов, которые не страдали ранее диабетом, но глюкоза фиксировалась повышенной – это был впервые выявленный диабет. У большинства глюкоза нормализовалась по выздоровлению. Но было небольшое количество пациентов, которые, как осложнение перенесенного ковида, получили диабет, с которым им придется учиться жить.
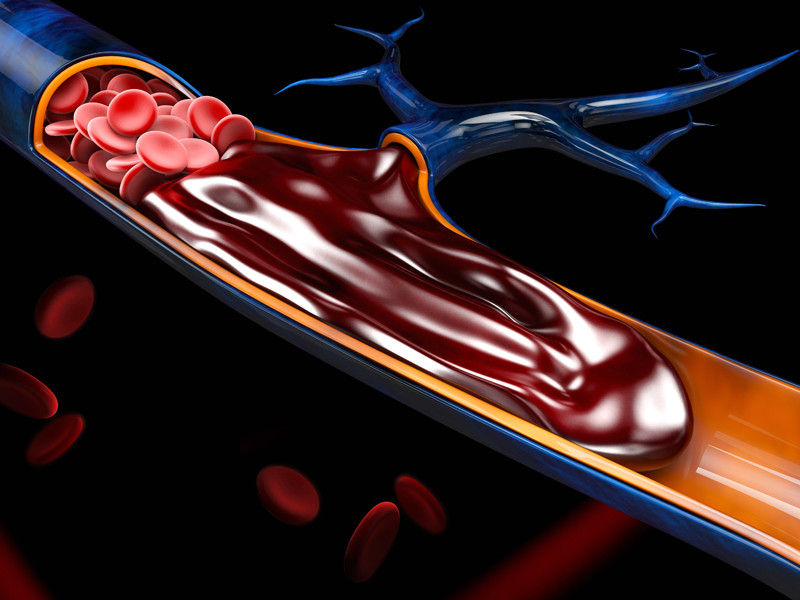
Ну и, конечно, тромбозы. Как долго после заболевания у пациента может остаться повышенный риск заработать тромбоз каких-то сосудов? Нужно ли принимать какие-то препараты для профилактики после болезни длительно?
Все зависит от риска тромбоза и тяжести перенесенного ковида. Если риск тромбоза высокий (наличие сахарного диабета, гипертонической болезни, ишемической болезни сердца, варикоза вен нижних конечностей и т.д.), то пациенту могли назначать после выздоровления с целью профилактики антикоагулянты на срок от нескольких недель до месяцев. Все индивидуально и с учетом рисков и сопутствующих заболеваний.
Риски рассчитываются по специальным шкалам, одна из таких – Падуа. Главное – помнить, что антикоагулянты тоже имеют свою цену – увеличивают вероятность кровотечения, а потому все должно быть обосновано. В принципе, любое назначение в медицине должно быть взвешенным и учитывать как пользу, так и вред. И польза должна превышать возможный вред, иначе это уже не лечение.
Чем дольше продолжается пандемия, тем больше мы узнаем о вирусе и его последствиях.
Коронавирусная инфекция, которую поначалу воспринимали болезнью, поражающей легкие, оказалась системным заболеванием. И чем больше времени мы ее изучаем, тем больше новых симптомов обнаруживаем.
Ранее на USIonline.com — COVID-19: в Одесской области за сутки умерли 24 человека.
Читайте нас в Facebook, Telegram и Instagram, смотрите на Уoutube.








